Tai biến mạch máu não
Tai biến mạch máu não, tai biến, nhồi máu não hay đột quỵ (Tiếng Anh gọi là stroke) là một dạng bệnh lý trong đó lưu lượng máu đến não giảm đi dẫn đến việc chết tế bào.[1] Có hai loại đột quỵ chính: thiếu máu cục bộ, do thiếu lưu lượng máu và xuất huyết, do chảy máu.[1] Cả hai kết quả là các phần của não không hoạt động được.[1] Các dấu hiệu và triệu chứng của đột quỵ có thể bao gồm không có khả năng di chuyển hoặc cảm giác ở một bên của cơ thể, có vấn đề hiểu hoặc nói, chóng mặt hoặc mất thị lực sang một bên.[2][3] Các dấu hiệu và triệu chứng thường xuất hiện ngay sau khi đột quỵ xảy ra.[3] Nếu các triệu chứng kéo dài dưới một hoặc hai giờ, nó được gọi là cơn thiếu máu não thoáng qua (TIA) hoặc đột quỵ nhỏ.[3] Đột quỵ xuất huyết cũng có thể liên quan đến đau đầu dữ dội.[3] Các triệu chứng của đột quỵ có thể là vĩnh viễn.[1] Các biến chứng lâu dài có thể bao gồm viêm phổi hoặc mất kiểm soát bàng quang.[3]
| Tai biến mạch máu não | |
|---|---|
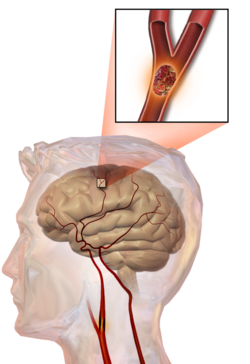 | |
| Hình của một vụ nhồi máu não, cho thấy một mạch máu bị nghẽn. | |
| Chuyên khoa | thần kinh học, Phẫu thuật thần kinh |
| Tần suất | Lỗi Lua trong Mô_đun:PrevalenceData tại dòng 28: attempt to perform arithmetic on field 'lowerBound' (a nil value). |
| ICD-10 | I61-I64 |
| ICD-9-CM | 435-436 |
| Patient UK | Tai biến mạch máu não |
Yếu tố nguy cơ chính của đột quỵ là huyết áp cao.[4] Các yếu tố nguy cơ khác bao gồm hút thuốc lá, béo phì, cholesterol trong máu cao, đái tháo đường, TIA trước đó và rung tâm nhĩ.[2][4] Đột quỵ do thiếu máu cục bộ thường gây ra do tắc nghẽn mạch máu, mặc dù cũng có những nguyên nhân ít phổ biến hơn.[5][6][7] Đột quỵ xuất huyết là do chảy máu trực tiếp vào não hoặc vào khoảng trống giữa màng não.[5][8] Chảy máu có thể xảy ra do phình động mạch não bị vỡ.[5] Chẩn đoán thường dựa trên khám thực thể và được hỗ trợ bằng hình ảnh y tế như chụp CT hoặc quét MRI.[9] Chụp CT có thể loại trừ chảy máu, nhưng có thể không nhất thiết loại trừ thiếu máu cục bộ, mà sớm không thường xuất hiện trên CT scan.[10] Các xét nghiệm khác như một điện tâm đồ (ECG) và xét nghiệm máu được thực hiện để xác định các yếu tố nguy cơ và loại trừ nguyên nhân có thể khác.[9] Lượng đường trong máu thấp có thể gây ra các triệu chứng tương tự.[9]
Phòng ngừa bệnh này bao gồm việc giảm các yếu tố nguy cơ, cũng như có thể là aspirin, statin, phẫu thuật để mở các động mạch lên não ở những người bị hẹp có vấn đề và warfarin ở những người bị rung tâm nhĩ.[2] Đột quỵ hoặc TIA thường yêu cầu chăm sóc khẩn cấp.[1] Đột quỵ do thiếu máu cục bộ, nếu được phát hiện trong vòng ba đến bốn giờ rưỡi, có thể được điều trị bằng thuốc có thể phá vỡ cục máu đông.[2] Bác sĩ khuyến cáo nên sử dụng Aspirin.[2] Một số đột quỵ xuất huyết được hưởng lợi từ phẫu thuật.[2] Điều trị để cố gắng phục hồi chức năng bị mất được gọi là phục hồi đột quỵ và lý tưởng nhất là diễn ra trong một đơn vị chữa đột quỵ; tuy nhiên, những thứ này không có sẵn ở nhiều nơi trên thế giới.[2]
Trong năm 2013, khoảng 6,9 triệu người bị đột quỵ do thiếu máu cục bộ và 3,4 triệu người bị đột quỵ do xuất huyết.[11] Năm 2015 có khoảng 42,4 hàng triệu người trước đây bị đột quỵ và vẫn còn sống.[12] Từ năm 1990 đến 2010, số lượng đột quỵ xảy ra mỗi năm giảm khoảng 10% ở các nước phát triển và tăng 10% ở các nước đang phát triển.[13] Năm 2015, đột quỵ là nguyên nhân gây tử vong thường gặp thứ hai sau bệnh động mạch vành, chiếm 6,3 triệu người chết (11% tổng số).[14] Khoảng 3,0 triệu ca tử vong do đột quỵ do thiếu máu cục bộ trong khi 3,3 triệu ca tử vong do đột quỵ do xuất huyết.[14] Khoảng một nửa số người bị đột quỵ sống được dưới một năm.[2] Nhìn chung, hai phần ba đột quỵ xảy ra ở những người trên 65 tuổi.[13]
Ở Việt Nam, theo số liệu 2018, hằng năm có khoảng 230.000 ca mới.[15]
Phân loại sửa
Tai biến mạch máu não có thể được phân thành hai loại chính: thiếu máu cục bộ (ischemic stroke) và xuất huyết (hemorrhagic stroke).[16] Đột quỵ do thiếu máu cục bộ là do nguồn cung cấp máu lên não bị gián đoạn, trong khi đột quỵ do xuất huyết là do vỡ mạch máu hoặc cấu trúc mạch máu bất thường. Khoảng 87% trường hợp đột quỵ là do thiếu máu cục bộ, phần còn lại là xuất huyết. Chảy máu có thể phát triển bên trong các khu vực thiếu máu cục bộ, một tình trạng được gọi là "biến đổi xuất huyết". Không biết có bao nhiêu đột quỵ xuất huyết thực sự bắt đầu như đột quỵ do thiếu máu cục bộ.[2]
Định nghĩa sửa
Vào những năm 1970, Tổ chức Y tế Thế giới đã định nghĩa đột quỵ là "tình trạng thiếu hụt thần kinh do mạch máu não gây ra kéo dài hơn 24 giờ hoặc bị gián đoạn do tử vong trong vòng 24 giờ",[17] mặc dù từ "đột quỵ" đã có từ nhiều thế kỷ trước. Định nghĩa này được cho là để phản ánh khả năng hồi phục của tổn thương mô và được đưa ra nhằm mục đích, với khung thời gian 24 giờ được chọn tùy ý. Giới hạn 24 giờ phân chia đột quỵ với cơn thiếu máu cục bộ thoáng qua, là một hội chứng liên quan đến các triệu chứng đột quỵ sẽ giải quyết hoàn toàn trong vòng 24 giờ.[2] Với sự sẵn có của các phương pháp điều trị có thể làm giảm mức độ nghiêm trọng của đột quỵ khi được đưa ra sớm, nhiều người hiện nay ưa thích các thuật ngữ thay thế, chẳng hạn như đau não và hội chứng mạch máu não thiếu máu cục bộ cấp tính (mô phỏng theo cơn đau tim và hội chứng mạch vành cấp, tương ứng), để phản ánh mức độ khẩn cấp của các triệu chứng đột quỵ và nhu cầu hành động nhanh chóng.[18]
Thiếu máu cục bộ sửa
Trong đột quỵ do thiếu máu cục bộ, lượng máu cung cấp cho một phần não bị giảm, dẫn đến rối loạn chức năng của mô não ở khu vực đó. Có bốn lý do tại sao điều này có thể xảy ra:
- Huyết khối (tắc nghẽn mạch máu do cục máu đông hình thành cục bộ)
- Thuyên tắc mạch (tắc nghẽn do tắc mạch từ nơi khác trong cơ thể),[2]
- Giảm tưới máu toàn thân (giảm cung cấp máu nói chung, ví dụ như sốc) [19]
- Huyết khối xoang tĩnh mạch não.[20]
Đột quỵ mà không có lời giải thích rõ ràng được gọi là cryptogenic (không rõ nguồn gốc); các ca này chiếm 30-40% tổng số đột quỵ do thiếu máu cục bộ.[2][21]
Có nhiều hệ thống phân loại khác nhau cho đột quỵ do thiếu máu cục bộ cấp tính. Phân loại của Dự án Đột quỵ Cộng đồng Oxford (OCSP, còn được gọi là phân loại Bamford hoặc Oxford) chủ yếu dựa vào các triệu chứng ban đầu; Dựa trên mức độ của các triệu chứng, cơn đột quỵ được phân loại là nhồi máu toàn bộ tuần hoàn trước (TACI), nhồi máu một phần tuần hoàn trước (PACI), nhồi máu tuyến lệ (LACI) hoặc nhồi máu tuần hoàn sau (POCI). Bốn thực thể này dự đoán mức độ đột quỵ, vùng não bị ảnh hưởng, nguyên nhân cơ bản và tiên lượng.[22][23] Phân loại TOAST (Thử nghiệm Tổ chức 10172 trong Điều trị Đột quỵ Cấp tính) dựa trên các triệu chứng lâm sàng cũng như kết quả của các cuộc điều tra thêm; trên cơ sở này, đột quỵ được phân loại là do (1) huyết khối hoặc tắc mạch do xơ vữa động mạch lớn, (2) tắc mạch bắt nguồn từ tim, (3) tắc nghẽn hoàn toàn mạch máu nhỏ, (4) nguyên nhân xác định khác, (5) nguyên nhân chưa xác định (hai nguyên nhân có thể, không xác định được nguyên nhân hoặc điều tra chưa đầy đủ).[24] Người sử dụng các chất kích thích như cocaine và methamphetamine có nguy cơ cao bị đột quỵ do thiếu máu cục bộ.[25]
Xuất huyết sửa
Có hai loại đột quỵ xuất huyết chính:[26][27]
- Xuất huyết trong não, về cơ bản là chảy máu trong chính não (khi một động mạch não bị vỡ, tràn máu vào các mô xung quanh), do xuất huyết trong nhu mô (chảy máu trong mô não) hoặc xuất huyết não thất (chảy máu trong hệ thống não thất của não).
- Xuất huyết dưới nhện, về cơ bản là chảy máu xảy ra bên ngoài mô não nhưng vẫn trong hộp sọ, và chính xác là giữa màng nhện và màng mềm (lớp trong cùng mỏng manh của ba lớp màng não bao quanh não).
Hai dạng đột quỵ xuất huyết chính trên đây cũng là hai dạng khác nhau của xuất huyết nội sọ, đó là sự tích tụ của máu ở bất cứ vị trí nào trong vòm sọ; nhưng các hình thức khác của xuất huyết nội sọ, như tụ máu ngoài màng cứng (chảy máu giữa hộp sọ và màng cứng, đó là lớp ngoài cùng dày của màng não bao quanh não) và tụ máu dưới màng cứng (chảy máu trong không gian dưới màng cứng), không được coi "đột quỵ xuất huyết".[28]
Đột quỵ xuất huyết có thể xảy ra trên nền của những thay đổi đối với mạch máu trong não, chẳng hạn như bệnh mạch máu não, dị dạng động mạch não và chứng phình động mạch nội sọ, có thể gây xuất huyết trong nhu mô hoặc dưới nhện.[cần dẫn nguồn]
Ngoài suy giảm chức năng thần kinh, đột quỵ xuất huyết thường gây ra các triệu chứng cụ thể (ví dụ, xuất huyết dưới nhện cổ điển gây ra đau đầu dữ dội được gọi là đau đầu sấm sét) hoặc tiết lộ bằng chứng của chấn thương đầu trước đó.
Các dấu hiệu và triệu chứng sửa
Các triệu chứng đột quỵ thường bắt đầu đột ngột, trong vài giây đến vài phút và trong hầu hết các trường hợp không tiến triển thêm. Các triệu chứng phụ thuộc vào vùng não bị ảnh hưởng. Vùng não bị ảnh hưởng càng rộng thì càng có nhiều chức năng dễ bị mất. Một số dạng đột quỵ có thể gây ra các triệu chứng bổ sung. Ví dụ, trong xuất huyết nội sọ, vùng bị ảnh hưởng có thể chèn ép các cấu trúc khác. Hầu hết các dạng đột quỵ không liên quan đến đau đầu, ngoại trừ xuất huyết dưới nhện và huyết khối tĩnh mạch não và đôi khi xuất huyết não.
Nhận biết sớm sửa
Nhiều hệ thống khác nhau đã được đề xuất để tăng khả năng nhận biết đột quỵ. Các phát hiện khác nhau có thể dự đoán sự hiện diện hoặc vắng mặt của đột quỵ ở các mức độ khác nhau. Yếu mặt đột ngột, cánh tay bị lệch (tức là nếu một người, khi được yêu cầu nâng cả hai cánh tay lên, vô tình để một cánh tay trôi xuống phía dưới) và giọng nói bất thường là những phát hiện có nhiều khả năng dẫn đến việc xác định chính xác một trường hợp đột quỵ, ngày càng tăng khả năng xảy ra bằng 5,5 khi có ít nhất một trong số này. Tương tự, khi cả ba điều này vắng mặt, khả năng đột quỵ sẽ giảm (- tỷ lệ khả năng xảy ra là 0,39).[29] Mặc dù những phát hiện này không hoàn hảo để chẩn đoán đột quỵ, nhưng thực tế là chúng có thể được đánh giá tương đối nhanh chóng và dễ dàng khiến chúng rất có giá trị trong bệnh cảnh cấp tính.
Một phương pháp ghi nhớ để ghi nhớ các dấu hiệu cảnh báo đột quỵ là FAST (facial-arm-speech-time: xệ mặt, yếu cánh tay, khó nói và thời gian gọi dịch vụ cấp cứu),[30] theo chủ trương của Bộ Y tế (Vương quốc Anh) và Hiệp hội Đột quỵ, Mỹ Hiệp hội Đột quỵ, Hiệp hội Đột quỵ Quốc gia (Hoa Kỳ), Màn hình Đột quỵ Trước Bệnh viện Los Angeles (LAPSS) [31] và Thang đo Đột quỵ Trước Bệnh viện Cincinnati (CPSS).[32] Việc sử dụng các thang đo này được khuyến nghị bởi các hướng dẫn chuyên môn.[33] FAST ít đáng tin cậy hơn trong việc nhận biết các đột quỵ tuần hoàn sau.[34]
Đối với những người được chuyển đến phòng cấp cứu, việc nhận biết sớm đột quỵ được coi là quan trọng vì điều này có thể đẩy nhanh các xét nghiệm chẩn đoán và điều trị. Một hệ thống tính điểm được gọi là ROSIER (ghi nhận đột quỵ trong phòng cấp cứu) được khuyến nghị cho mục đích này; nó dựa trên các đặc điểm từ bệnh sử và khám sức khỏe.[33][35]
Các phân loại con sửa
Nếu khu vực của não bộ bị ảnh hưởng bao gồm một trong ba đường hệ thống thần kinh trung ương nổi bật - bó gai đồi, ống vỏ não, và bó cột sau, các triệu chứng có thể bao gồm:
- liệt nửa người và yếu cơ mặt
- tê
- giảm cảm giác rung hoặc cảm giác
- run ban đầu (giảm trương lực cơ), sau đó thay thế bằng co cứng (tăng trương lực cơ), phản xạ quá mức và hiệp đồng bắt buộc.[36]
Trong hầu hết các trường hợp, các triệu chứng chỉ ảnh hưởng đến một bên của cơ thể. Tùy thuộc vào phần não bị ảnh hưởng, phần não bị khiếm khuyết thường nằm ở phía đối diện của cơ thể. Tuy nhiên, vì những con đường này cũng đi trong tủy sống và bất kỳ tổn thương nào ở đó cũng có thể tạo ra những triệu chứng này, sự hiện diện của bất kỳ một trong những triệu chứng này không nhất thiết là dấu hiệu của đột quỵ. Ngoài các con đường thần kinh trung ương trên, thân não phát sinh hầu hết mười hai dây thần kinh sọ. Do đó, đột quỵ thân não ảnh hưởng đến thân não và não có thể tạo ra các triệu chứng liên quan đến sự thiếu hụt các dây thần kinh sọ sau:[cần dẫn nguồn]
- thay đổi mùi, vị, thính giác hoặc thị lực (toàn bộ hoặc một phần)
- sụp mí mắt (ptosis) và yếu cơ mắt
- giảm phản xạ: bịt miệng, nuốt, phản ứng của đồng tử với ánh sáng
- giảm cảm giác và yếu cơ mặt
- vấn đề thăng bằng và rung giật nhãn cầu
- thay đổi nhịp thở và nhịp tim
- yếu cơ sternocleidomastoid không có khả năng quay đầu sang một bên
- yếu lưỡi (không thể thè lưỡi hoặc di chuyển từ bên này sang bên kia)
Nếu có liên quan đến vỏ não, các con đường thần kinh trung ương có thể bị ảnh hưởng một lần nữa, nhưng cũng có thể tạo ra các triệu chứng sau:
- mất diễn đạt ngôn ngữ (khó diễn đạt bằng lời nói, nghe hiểu, đọc và viết; thường liên quan đến lĩnh vực của Broca hoặc Wernicke)
- rối loạn ngôn ngữ (rối loạn vận động lời nói do chấn thương thần kinh)
- apraxia (thay đổi chuyển động tự nguyện)
- khiếm khuyết trường thị giác
- suy giảm trí nhớ (liên quan đến thùy thái dương)
- hemineglect (sự tham gia của thùy đỉnh)
- suy nghĩ lộn xộn, nhầm lẫn, cử chỉ cuồng dâm (với sự tham gia của thùy trán)
- thiếu hiểu biết về khả năng của họ, thường liên quan đến đột quỵ, khuyết tật
Nếu tiểu não có liên quan, tình trạng mất điều hòa có thể xuất hiện và bao gồm:
- thay đổi dáng đi
- thay đổi sự phối hợp chuyển động
- chóng mặt và hoặc mất cân bằng
Các triệu chứng liên quan sửa
Mất ý thức, nhức đầu và nôn mửa thường xảy ra trong đột quỵ xuất huyết hơn là huyết khối do áp lực nội sọ tăng lên do máu bị rò rỉ chèn ép não.
Nếu các triệu chứng tối đa khi khởi phát, nguyên nhân có nhiều khả năng là xuất huyết khoang dưới nhện hoặc đột quỵ do tắc mạch.
Nguyên nhân sửa
Đột quỵ huyết khối sửa
Trong đột quỵ do huyết khối, huyết khối [37] (cục máu đông) thường hình thành xung quanh các mảng xơ vữa động mạch. Vì sự tắc nghẽn của động mạch diễn ra từ từ, sự khởi phát của đột quỵ huyết khối có triệu chứng chậm hơn so với đột quỵ do xuất huyết. Bản thân một cục huyết khối (ngay cả khi nó không làm tắc hoàn toàn mạch máu) có thể dẫn đến đột quỵ do tắc mạch (xem bên dưới) nếu cục huyết khối vỡ ra và di chuyển trong máu, lúc này nó được gọi là tắc mạch. Hai loại huyết khối có thể gây đột quỵ:
- Bệnh mạch máu lớn liên quan đến động mạch cảnh chung và động mạch cảnh trong, động mạch đốt sống và Vòng tròn Willis [38]. Các bệnh có thể hình thành huyết khối trong các mạch lớn bao gồm (theo tỷ lệ giảm dần): xơ vữa động mạch, co mạch (thắt chặt động mạch), tách động mạch chủ, động mạch cảnh hoặc động mạch đốt sống, các bệnh viêm khác nhau của thành mạch máu (viêm động mạch Takayasu, viêm động mạch tế bào khổng lồ, viêm mạch), bệnh mạch máu không viêm, bệnh Moyamoya và loạn sản cơ sợi.
- Bệnh mạch máu nhỏ liên quan đến các động mạch nhỏ hơn bên trong não: các nhánh của vòng tròn Willis, động mạch não giữa, thân và các động mạch phát sinh từ đốt sống xa và động mạch đáy. [38] Các bệnh có thể hình thành huyết khối trong các mạch nhỏ bao gồm (tỷ lệ mắc bệnh giảm dần): bệnh mỡ máu (sự tích tụ chất béo hyalin trong mạch máu do huyết áp cao và lão hóa) và thoái hóa fibrinoid (đột quỵ liên quan đến các mạch này được biết đến như một đột quỵ đường thủy) và microatheroma (mảng xơ vữa động mạch nhỏ). [39]
Thiếu máu hồng cầu hình liềm, có thể khiến các tế bào máu tụ lại và gây tắc nghẽn mạch máu, cũng có thể dẫn đến đột quỵ. Đột quỵ là nguyên nhân thứ hai gây tử vong ở những người dưới 20 tuổi mắc bệnh thiếu máu hồng cầu hình liềm.[39] Ô nhiễm không khí cũng có thể làm tăng nguy cơ đột quỵ.[40]
Đột quỵ tắc mạch sửa
Tai biến mạch máu não đề cập đến tình trạng thuyên tắc động mạch (tắc nghẽn động mạch) bởi một khối thuyên tắc, một hạt di chuyển hoặc các mảnh vụn trong dòng máu động mạch có nguồn gốc từ nơi khác. Tắc mạch thường là huyết khối, nhưng nó cũng có thể là một số chất khác bao gồm chất béo (ví dụ: từ tủy xương trong xương bị gãy), không khí, tế bào ung thư hoặc các đám vi khuẩn (thường là do viêm nội tâm mạc nhiễm trùng).[41]
Bởi vì tắc mạch phát sinh từ nơi khác, liệu pháp cục bộ chỉ giải quyết vấn đề tạm thời. Vì vậy, nguồn của thuyên tắc phải được xác định. Bởi vì sự tắc nghẽn mạch máu khởi phát đột ngột, các triệu chứng thường tối đa khi bắt đầu. Ngoài ra, các triệu chứng có thể thoáng qua vì tắc mạch được tái hấp thu một phần và di chuyển đến vị trí khác hoặc biến mất hoàn toàn.
Tắc mạch thường phát sinh nhất từ tim (đặc biệt là trong rung nhĩ) nhưng có thể bắt nguồn từ nơi khác trong cây động mạch. Trong thuyên tắc nghịch lý, huyết khối tĩnh mạch sâu gây tắc nghẽn qua lỗ thông liên nhĩ hoặc thông liên thất ở tim vào não.[41]
Nguyên nhân đột quỵ liên quan đến tim có thể được phân biệt giữa nguy cơ cao và nguy cơ thấp:[42]
- Nguy cơ cao: rung nhĩ và rung nhĩ kịch phát, bệnh thấp khớp của bệnh van hai lá hoặc động mạch chủ, van tim nhân tạo, huyết khối tim đã biết của tâm nhĩ hoặc tâm thất, hội chứng xoang bị bệnh, cuồng nhĩ kéo dài, nhồi máu cơ tim gần đây, nhồi máu cơ tim mãn tính cùng với phân suất tống máu <28%, suy tim sung huyết có triệu chứng với phân suất tống máu <30%, bệnh cơ tim giãn, viêm nội tâm mạc Libman-Sacks, viêm nội tâm mạc Marantic, viêm nội tâm mạc nhiễm trùng, u nguyên bào sợi nhú, u tủy nhĩ trái và phẫu thuật ghép nối động mạch vành (CABG).
- Nguy cơ / tiềm ẩn thấp: vôi hóa vòng (vòng) van hai lá, patent foramen ovale (PFO), phình liên nhĩ, phình liên nhĩ có patent foramen ovale, phình thất trái không có huyết khối, "khói" nhĩ trái cô lập trên siêu âm tim (không hẹp van hai lá hoặc rung nhĩ), mảng xơ vữa phức tạp ở động mạch chủ đi lên hoặc cung gần.
Trong số những người bị tắc nghẽn hoàn toàn một trong những động mạch cảnh, nguy cơ đột quỵ ở bên đó là khoảng một phần trăm mỗi năm.[43]
Một dạng đặc biệt của đột quỵ tắc mạch là đột quỵ tắc mạch do nguồn không xác định (ESUS). Tập hợp con của đột quỵ chưa rõ nguyên nhân này được định nghĩa là một nhồi máu não không phải tuyến lệ mà không có hẹp động mạch gần hoặc các nguồn tim mạch. Khoảng một trong số sáu đột quỵ do thiếu máu cục bộ có thể được phân loại là ESUS.[44]
Giảm tưới máu não sửa
Giảm tưới máu não là giảm lượng máu đến tất cả các bộ phận của não. Sự giảm có thể là một phần cụ thể của não tùy thuộc vào nguyên nhân. Thông thường nhất là do suy tim do ngừng tim hoặc loạn nhịp tim, hoặc do giảm cung lượng tim do nhồi máu cơ tim, thuyên tắc phổi, tràn dịch màng ngoài tim hoặc chảy máu.[cần dẫn nguồn] Giảm oxy máu (hàm lượng oxy trong máu thấp) có thể dẫn đến tình trạng giảm tưới máu. Bởi vì sự giảm lưu lượng máu là toàn cầu, tất cả các bộ phận của não có thể bị ảnh hưởng, đặc biệt là các vùng "đầu nguồn" dễ bị tổn thương — các vùng biên giới được cung cấp bởi các động mạch não chính. Đột quỵ tưới máu đề cập đến tình trạng khi nguồn cung cấp máu đến các khu vực này bị tổn hại. Lưu lượng máu đến những khu vực này không nhất thiết phải dừng lại mà thay vào đó nó có thể giảm đến mức có thể xảy ra tổn thương não.
Huyết khối tĩnh mạch sửa
Huyết khối xoang tĩnh mạch não dẫn đến đột quỵ do áp lực tĩnh mạch tăng cục bộ, vượt quá áp lực tạo ra từ động mạch. Những người bị nhồi máu có nhiều khả năng bị biến đổi xuất huyết (rò rỉ máu vào vùng bị tổn thương) hơn các dạng đột quỵ do thiếu máu cục bộ khác.[20]
Xuất huyết nội sọ sửa
Loại hình đột quỵ này thường xảy ra ở các động mạch hoặc tiểu động mạch nhỏ và thường là do tăng huyết áp,[45] dị dạng mạch máu nội sọ (bao gồm u mạch hoặc dị dạng động mạch), bệnh mạch máu não dạng amyloid, hoặc nhồi máu trong đó xuất huyết thứ phát.[2] Các nguyên nhân tiềm ẩn khác là chấn thương, rối loạn chảy máu, bệnh mạch amyloid, sử dụng ma túy bất hợp pháp (ví dụ: amphetamine hoặc cocaine). Khối máu tụ mở rộng cho đến khi áp lực từ mô xung quanh hạn chế sự phát triển của nó, hoặc cho đến khi nó giải nén bằng cách đổ vào hệ thống não thất, CSF hoặc bề mặt não. Một phần ba chảy máu trong não là vào não thất. ICH có tỷ lệ tử vong là 44 phần trăm sau 30 ngày, cao hơn đột quỵ do thiếu máu cục bộ hoặc xuất huyết dưới nhện (về mặt kỹ thuật cũng có thể được xếp vào loại đột quỵ [2]).
Khác sửa
Các nguyên nhân khác có thể bao gồm co thắt động mạch. Điều này có thể xảy ra do cocaine.[46]
Đột quỵ thầm lặng sửa
Đột quỵ thầm lặng là một cơn đột quỵ không có bất kỳ triệu chứng bên ngoài nào và người bệnh thường không biết mình đã bị đột quỵ. Mặc dù không gây ra các triệu chứng dễ nhận biết, một cơn đột quỵ thầm lặng vẫn làm tổn thương não và khiến người bệnh có nguy cơ bị thiếu máu não cục bộ thoáng qua và đột quỵ lớn trong tương lai. Ngược lại, những người đã từng bị đột quỵ lớn cũng có nguy cơ bị đột quỵ thầm lặng.[47] Trong một nghiên cứu rộng rãi vào năm 1998, ước tính hơn 11 triệu người đã trải qua một cơn đột quỵ ở Hoa Kỳ. Khoảng 770.000 ca đột quỵ trong số này có triệu chứng và 11 triệu ca là xuất huyết hoặc nhồi máu MRI im lặng lần đầu tiên. Đột quỵ âm thầm thường gây ra các tổn thương được phát hiện thông qua việc sử dụng hình ảnh thần kinh như MRI. Các cơn đột quỵ im lặng được ước tính xảy ra gấp 5 lần tỷ lệ đột quỵ có triệu chứng.[48][49] Nguy cơ đột quỵ thầm lặng tăng lên theo tuổi tác, nhưng cũng có thể ảnh hưởng đến người trẻ và trẻ em, đặc biệt là những người bị thiếu máu cấp tính.[48][50]
Dịch tễ học sửa
Thống kê sửa
Theo thống kê tại Đức 2006, 65.133 người chết vì tai biến mạch máu não, 7,9 % tổng số người chết.[51] Ngoài ra bệnh này là nguyên nhân đưa đến tàn tật trung và nặng. 51 % tất cả các đột quỵ não xảy ra ở tuổi trên 75. Càng già thì nguy cơ bị tai biến càng tăng cao.[52]
Yếu tố nguy cơ sửa
Tăng huyết áp, hút thuốc lá, đái tháo đường, một số bệnh tim (bệnh van tim, thiếu máu cơ tim, rung nhĩ), bệnh mạch máu ngoại biên, tiền căn thiếu máu cục bộ thoáng qua, tăng thể tích hồng cầu, phụ nữ vừa hút thuốc lá vừa dùng thuốc tránh thai nội tiết tố, tăng chất béo trong máu, lạm dụng thức uống có cồn (rượu, bia), rối loạn chức năng đông máu.
Triệu chứng lâm sàng sửa
Biểu hiện lâm sàng do nghẽn / tắc mạch hoặc do vỡ mạch khó có thể phân biệt, để chẩn đoán nguyên nhân phải dựa vào các yếu tố tiền căn, bệnh có sẵn và xét nghiệm cận lâm sàng (MRI, CT scan: là phương pháp dùng các đầu phát tia X chạy xung quanh cơ thể bệnh nhân kết hợp với một máy tính sẽ thu được hình ảnh các lớp cắt cơ thể khi xử lý qua máy tính).
Trong trường hợp điển hình, các triệu chứng xuất hiện đột ngột, tiến triển chỉ trong vài giờ (hoặc vài ngày). Trên lý thuyết, các triệu chứng thần kinh khu trú tương ứng với khu vực tưới máu của động mạch bị tổn thương, tuy nhiên do các động mạch thông nối với nhau nên có sự cấp máu bù bởi các động mạch còn nguyên, làm nhòe các triệu chứng.
Tổn thương trong bán cầu đại não (50 % các trường hợp) có thể gây ra: liệt đối bên, khởi đầu là liệt mềm, dần dần diễn tiến đến liệt cứng; giảm cảm giác đối bên; giảm thị lực cùng bên; nói khó.
Tổn thương thân não (25 %): triệu chứng đa dạng, có thể gây liệt tứ chi, rối loạn thị giác, hội chứng khóa trong (tỉnh, hiểu nhưng do liệt, không làm gì được).
Tổn thương khiếm khuyết (25 %): nhiều điểm nhồi máu nhỏ quanh hạch nền, bao trong, đồi thị và cầu não. Người bệnh vẫn ý thức, các triệu chứng có thể chỉ liên quan tới vận động hoặc cảm giác hoặc cả hai, có khi có triệu chứng thất điều.
Diễn tiến sửa
Khoảng 20 % tử vong trong vòng 1 tháng, 5 % – 10 % trong vòng 1 năm. Khoảng 10 % hồi phục không di chứng, 25-30% tự đi lại phục vụ bản thân được, 20-25% đi lại khó khăn, cần sự hỗ trợ của người khác trong sinh hoạt, 15-25% phải phụ thuộc hoàn toàn vào người khác. Tiên lượng xấu nếu có các triệu chứng: giảm ý thức, tăng tiết đờm dãi, sốt cao ngay từ ngày đầu.
Chẩn đoán phân biệt sửa
U não, chảy máu dưới màng cứng, liệt Todd (hội chứng thần kinh khu trú sau động kinh, hồi phục trong vòng 24 giờ). Ngộ độc do dùng thuốc quá liều, nhất là khi có triệu chứng mất tri giác.
Biến chứng, di chứng sửa
Viêm phổi, trầm cảm, co cứng, táo bón, loét do nằm lâu, liệt nửa người, tiểu tiện không tự chủ, co cứng cơ.
Xử trí sửa
Cần phải đưa người bệnh vào viện để được chẩn đoán và điều trị thích hợp. Đối với người bị tai biến, thời gian là vàng, mạch máu đông hoặc vỡ phải được xử lý thật nhanh để đề phòng các biến chứng như liệt toàn thân, bại não, v.v. Khi người có các triệu chứng sau cần phải chú ý và đưa đến bệnh viện ngay lập tức:
Các triệu chứng xảy ra đột ngột
- Đột ngột thấy tê cứng ở mặt, tay hoặc chân – đặc biệt là tê cứng nửa người
- Đột ngột nhìn không rõ (Thị lực giảm sút)
- Đột ngột không cử động được chân tay (Mất phối hợp điều khiển chân tay)
- Đột ngột không nói được hoặc không hiểu được người khác nói
- Đầu đau dữ dội
Phụ nữ có thể có các biểu hiện đặc trưng sau:
- Đột ngột đau ở mặt hoặc chân
- Đột ngột bị nấc
- Đột ngột cảm thấy buồn nôn
- Đột ngột cảm thấy mệt
- Đột ngột tức ngực
- Đột ngột khó thở
- Tim đập nhanh bất thường
Ghi chú: Chúng tôi nhấn mạnh chữ đột ngột để chỉ các triệu chứng xảy ra bất thường, không do các yếu tố bên ngoài.
Những việc có thể làm trước khi xe cấp cứu tới
- Quan sát và hỏi bệnh nhân để biết bệnh nhân còn tỉnh táo (ý thức bình thường) hay lẫn lộn, lơ mơ hoặc hôn mê (rối loạn ý thức). Kèm theo dấu hiệu đại tiểu tiện không tự chủ chứng tỏ bệnh nhân đã mất ý thức.
- Nếu bệnh nhân còn tỉnh: cần để bệnh nhân nằm yên tĩnh và gọi cấp cứu đến để đưa bệnh nhân vào bệnh viện lớn có uy tín về cấp cứu tai biến mạch máu não.
- Nếu bệnh nhân hôn mê: cần xem bệnh nhân đang còn thở bình thường, thở nhanh, thở chậm, hay đã ngừng thở..., vì cấp cứu hô hấp là việc đầu tiên phải làm để đảm bảo đủ oxy cho tim và cho não. Nếu toàn bộ não thiếu oxy quá 3 phút thì dù cho cấp cứu tim đập lại cũng không cứu được não, y học gọi là mất não, hoặc chết não.
- Kiểm tra nhịp tim và huyết áp ngay nếu có thể.
Đặc biệt lưu ý với người nhà hoặc người chứng kiến bệnh nhân đột quỵ não:
- Bệnh nhân đột quỵ não có thể bị một trong hai dạng: chảy máu não do vỡ mạch hoặc nhồi máu não do nghẽn / tắc mạch. Hai bệnh này đối nghịch nhau hoàn toàn về nguyên nhân, cơ chế và cách điều trị. Các bác sĩ chuyên khoa cũng không thể chỉ dựa vào biểu hiện bên ngoài để xác định chẩn đoán. Vì vậy, không được mạo hiểm tự điều trị cho bệnh nhân dù chỉ là các động tác như bấm huyệt nhân trung, châm cứu, đánh gió... Những tác động đó có thể làm trầm trọng hơn tình trạng bệnh của bệnh nhân mà chúng ta vô tình không biết.
- Thực hiện hô hấp nhân tạo (CPR), nếu cần phải dùng miệng thổi hơi vào miệng bệnh nhân (hô hấp miệng-miệng) nếu thấy bệnh nhân ngừng thở.
- KHÔNG ĐƯỢC cố di chuyển đầu, cổ bệnh nhân, trong trường hợp tai nạn, đầu hoặc cổ có thể bị gãy hoặc bị thương. Để bệnh nhân trong tư thế thoải mái. Nới lỏng quần áo.
- KHÔNG ĐƯỢC cho bệnh nhân ăn hoặc uống. Tai biến khiến cho người bệnh không thể nuốt và sẽ gây nghẹn.
- KHÔNG ĐƯỢC dùng ax-pi-rin (aspirin). Mặc dù ax-pi-rin có thể làm giảm cục máu đông trong trường hợp tai biến nghẽn / tắc động mạch nhưng cũng có thể gây chảy máu trong nếu là tai biến vỡ mạch máu. Nếu người bệnh đã uống ax-pi-rin trong ngày, cần phải báo với bác sĩ cấp cứu.
- Thở sâu. Thở chậm và sâu giúp bệnh nhân bình tĩnh và đưa máu lên não nhiều hơn. Để người bệnh nằm xuống và nói chuyện với người bệnh để họ bình tĩnh.
- Giữ đầu mát và thân ấm. Nếu có đá lạnh, có thể chấm nhẹ qua đầu người bệnh để giữ mát. Bọc đá trong khăn để không quá lạnh. Giữ mát đầu để giảm phản ứng phù nề khi tai biến và có thể giúp người bệnh đỡ cảm thấy đau đầu. Giữ thân ấm bằng áo khoác hoặc chăn sẽ giảm được nguy cơ co giật (sốc).
- Có thể liên hệ với một trung tâm y tế hoặc với bác sĩ thần kinh để được tư vấn sớm trước khi đưa bệnh nhân đến bệnh viện.
Phòng ngừa sửa
Tai biến mạch máu não hoàn toàn có thể dự đoán trước, với các biện pháp can thiệp kịp thời sẽ tránh bị xảy ra đột quỵ. Mọi người trên 50 tuổi, và có yếu tố nguy cơ đột quỵ cần kiểm tra định kỳ chuyên khoa để biết trước nguy cơ gần xảy ra đột quỵ như sau: - Làm điện tim, siêu âm tim để xác định xem có bị hẹp van hai lá, rung nhĩ, loạn nhịp tim, cục máu quẩn trong tim hay không. - Siêu âm động mạch chủ, động mạch cảnh; siêu âm xuyên sọ để tìm mảng vữa xơ động mạch, phình động mạch, hẹp động mạch. - Chụp cộng hưởng từ mạch máu não(MRA), chụp CT scanner đa lớp cắt dựng mạch máu não hoặc chụp mạch số hóa xóa nền (DSA) để xác định xem có hẹp mạch máu, phình mạch, dị dạng mạch máu não hay không.
- Phòng ngừa cấp 1: kiểm soát các yếu tố nguy cơ; điều trị huyết áp, kiểm soát đường huyết, lipid máu; bỏ thuốc lá; dùng thuốc kháng đông trọn đời ở những người bị thấp tim hoặc mang van tim nhân tạo ở bên tim trái. Cân nhắc khả năng dùng thuốc kháng đông ở người bị rung nhĩ mạn tính. Tiến hành đặt stent động mạch cảnh khi hẹp trên 75%, hoặc mổ bóc nội mạc động mạch cảnh, nút coils phình mạch, nút ổ dị dạng động tĩnh mạch (AVM) để tránh nguy cơ nhồi máu não hoặc chảy máu não.
- Phòng ngừa cấp 2: Tiếp tục kiểm soát các yếu tố nguy cơ. Nếu là tắc mạch máu hoặc rung nhĩ mạn tính, có thể dùng aspirin hoặc warfarin. Tiến hành can thiệp mạch thần kinh khi có hẹp động trên 50%, hoặc phình động mạch não.
- Công nghệ dự báo chuỗi thời gian bằng mạng nơ-ron nhân tạo còn cho phép dự báo huyết áp của bệnh nhân trong một số ngày tiếp theo căn cứ và số liệu huyết áp của bệnh nhân đó trong quá khứ.
- Cách phòng ngừa tốt nhất là thường xuyên tập thể dục, bỏ thuốc lá và rượu, bia, ăn nhiều rau quả, thịt gà và cá, bớt ăn thịt đỏ (heo hoặc bò) có nhiều mỡ động vật. Béo phì là một trong những lý do đưa đến máu cao vi mạch máu thường hay bị nghẽn bất ngờ gây đến tai biến mạch máu não
Tham khảo sửa
- ^ a b c d e “What Is a Stroke?”. www.nhlbi.nih.gov/. ngày 26 tháng 3 năm 2014. Lưu trữ bản gốc ngày 18 tháng 2 năm 2015. Truy cập ngày 26 tháng 2 năm 2015.
- ^ a b c d e f g h i j k l m n Donnan GA, Fisher M, Macleod M, Davis SM (tháng 5 năm 2008). “Stroke”. Lancet. 371 (9624): 1612–23. doi:10.1016/S0140-6736(08)60694-7. PMID 18468545.(cần đăng ký mua)
- ^ a b c d e “What Are the Signs and Symptoms of a Stroke?”. www.nhlbi.nih.gov. ngày 26 tháng 3 năm 2014. Lưu trữ bản gốc ngày 27 tháng 2 năm 2015. Truy cập ngày 27 tháng 2 năm 2015.
- ^ a b “Who Is at Risk for a Stroke?”. www.nhlbi.nih.gov. ngày 26 tháng 3 năm 2014. Lưu trữ bản gốc ngày 27 tháng 2 năm 2015. Truy cập ngày 27 tháng 2 năm 2015.
- ^ a b c “Types of Stroke”. www.nhlbi.nih.gov. ngày 26 tháng 3 năm 2014. Lưu trữ bản gốc ngày 19 tháng 3 năm 2015. Truy cập ngày 27 tháng 2 năm 2015.
- ^ Roos, Karen L. (2012). Emergency Neurology (bằng tiếng Anh). Springer Science & Business Media. tr. 360. ISBN 978-0-387-88584-1. Lưu trữ bản gốc ngày 8 tháng 1 năm 2017.
- ^ Wityk RJ, Llinas RH (2007). Stroke (bằng tiếng Anh). ACP Press. tr. 296. ISBN 978-1-930513-70-9. Lưu trữ bản gốc ngày 8 tháng 1 năm 2017.
- ^ Feigin VL, Rinkel GJ, Lawes CM, Algra A, Bennett DA, van Gijn J, Anderson CS (tháng 12 năm 2005). “Risk factors for subarachnoid hemorrhage: an updated systematic review of epidemiological studies”. Stroke. 36 (12): 2773–80. doi:10.1161/01.STR.0000190838.02954.e8. PMID 16282541.
- ^ a b c “How Is a Stroke Diagnosed?”. www.nhlbi.nih.gov. ngày 26 tháng 3 năm 2014. Lưu trữ bản gốc ngày 27 tháng 2 năm 2015. Truy cập ngày 27 tháng 2 năm 2015.
- ^ Yew KS, Cheng E (tháng 7 năm 2009). “Acute stroke diagnosis”. American Family Physician. 80 (1): 33–40. PMC 2722757. PMID 19621844.
- ^ Global Burden of Disease Study 2013 Collaborators (tháng 8 năm 2015). “Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013”. Lancet. 386 (9995): 743–800. doi:10.1016/s0140-6736(15)60692-4. PMC 4561509. PMID 26063472.
- ^ GBD 2015 Disease and Injury Incidence and Prevalence Collaborators (tháng 10 năm 2016). “Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015”. Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ^ a b Feigin VL, Forouzanfar MH, Krishnamurthi R, Mensah GA, Connor M, Bennett DA, Moran AE, Sacco RL, Anderson L, Truelsen T, O'Donnell M, Venketasubramanian N, Barker-Collo S, Lawes CM, Wang W, Shinohara Y, Witt E, Ezzati M, Naghavi M, Murray C (tháng 1 năm 2014). “Global and regional burden of stroke during 1990-2010: findings from the Global Burden of Disease Study 2010”. Lancet. 383 (9913): 245–54. doi:10.1016/S0140-6736(13)61953-4. PMC 4181600. PMID 24449944.
- ^ a b GBD 2015 Mortality and Causes of Death Collaborators (tháng 10 năm 2016). “Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015”. Lancet. 388 (10053): 1459–1544. doi:10.1016/S0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ^ 230.000 người Việt bị đột quỵ mỗi năm, plo.vn, 2.4.2018
- ^ “Brain Basics: Preventing Stroke”. National Institute of Neurological Disorders and Stroke. Bản gốc lưu trữ ngày 8 tháng 10 năm 2009. Truy cập ngày 24 tháng 10 năm 2009.
- ^ World Health Organisation (1978). Cerebrovascular Disorders (Offset Publications). Geneva: World Health Organization. ISBN 978-92-4-170043-6. OCLC 4757533.
- ^ Kidwell CS, Warach S (tháng 12 năm 2003). “Acute ischemic cerebrovascular syndrome: diagnostic criteria”. Stroke. 34 (12): 2995–8. doi:10.1161/01.STR.0000098902.69855.A9. PMID 14605325.
- ^ Shuaib A, Hachinski VC (tháng 9 năm 1991). “Mechanisms and management of stroke in the elderly”. CMAJ. 145 (5): 433–43. PMC 1335826. PMID 1878825.
- ^ a b Stam J (tháng 4 năm 2005). “Thrombosis of the cerebral veins and sinuses”. The New England Journal of Medicine. 352 (17): 1791–8. doi:10.1056/NEJMra042354. PMID 15858188.
- ^ Guercini F, Acciarresi M, Agnelli G, Paciaroni M (tháng 4 năm 2008). “Cryptogenic stroke: time to determine aetiology”. Journal of Thrombosis and Haemostasis. 6 (4): 549–54. doi:10.1111/j.1538-7836.2008.02903.x. PMID 18208534.
- ^ Bamford J, Sandercock P, Dennis M, Burn J, Warlow C (tháng 6 năm 1991). “Classification and natural history of clinically identifiable subtypes of cerebral infarction”. The Lancet. 337 (8756): 1521–6. doi:10.1016/0140-6736(91)93206-O. PMID 1675378. Later publications distinguish between "syndrome" and "infarct", based on evidence from imaging. "Syndrome" may be replaced by "hemorrhage" if imaging demonstrates a bleed. See Internet Stroke Center. “Oxford Stroke Scale”. Bản gốc lưu trữ ngày 25 tháng 10 năm 2008. Truy cập ngày 14 tháng 11 năm 2008.
- ^ Bamford JM (2000). “The role of the clinical examination in the subclassification of stroke”. Cerebrovascular Diseases. 10 Suppl 4 (4): 2–4. doi:10.1159/000047582. PMID 11070389.
- ^ Adams HP, Bendixen BH, Kappelle LJ, Biller J, Love BB, Gordon DL, Marsh EE (tháng 1 năm 1993). “Classification of subtype of acute ischemic stroke. Definitions for use in a multicenter clinical trial. TOAST. Trial of Org 10172 in Acute Stroke Treatment”. Stroke. 24 (1): 35–41. doi:10.1161/01.STR.24.1.35. PMID 7678184. Bản gốc lưu trữ ngày 31 tháng 12 năm 2022. Truy cập ngày 1 tháng 11 năm 2020.
- ^ Osterweil, Neil (26 tháng 12 năm 2006). “Methamphetamine induced ischemic strokes”. Medpagetoday. Bản gốc lưu trữ ngày 13 tháng 12 năm 2013. Truy cập ngày 24 tháng 8 năm 2013.
- ^ Anonymous (29 tháng 7 năm 2014). “Hemorrhagic stroke”. National Stroke Association. Bản gốc lưu trữ ngày 27 tháng 6 năm 2016. Truy cập ngày 30 tháng 6 năm 2016.
- ^ Anonymous (ngày 6 tháng 12 năm 2013). “Types of Stroke”. www.cdc.gov. Centers of Disease Control and Prevention. Bản gốc lưu trữ ngày 27 tháng 6 năm 2016. Truy cập ngày 30 tháng 6 năm 2016.
- ^ Al-Shahi Salman R, Labovitz DL, Stapf C (tháng 7 năm 2009). “Spontaneous intracerebral haemorrhage”. BMJ. 339 (jul24 1): b2586. doi:10.1136/bmj.b2586. PMID 19633038.
- ^ Goldstein LB, Simel DL (tháng 5 năm 2005). “Is this patient having a stroke?”. JAMA. 293 (19): 2391–402. doi:10.1001/jama.293.19.2391. PMID 15900010.
- ^ Harbison J, Massey A, Barnett L, Hodge D, Ford GA (tháng 6 năm 1999). “Rapid ambulance protocol for acute stroke”. The Lancet. 353 (9168): 1935. doi:10.1016/S0140-6736(99)00966-6. PMID 10371574.
- ^ Kidwell CS, Saver JL, Schubert GB, Eckstein M, Starkman S (1998). “Design and retrospective analysis of the Los Angeles Prehospital Stroke Screen (LAPSS)”. Prehospital Emergency Care. 2 (4): 267–73. doi:10.1080/10903129808958878. PMID 9799012.
- ^ Kothari RU, Pancioli A, Liu T, Brott T, Broderick J (tháng 4 năm 1999). “Cincinnati Prehospital Stroke Scale: reproducibility and validity”. Annals of Emergency Medicine. 33 (4): 373–8. doi:10.1016/S0196-0644(99)70299-4. PMID 10092713.
- ^ a b National Institute for Health and Clinical Excellence. Clinical guideline 68: Stroke. London, 2008.
- ^ Merwick Á, Werring D (tháng 5 năm 2014). “Posterior circulation ischaemic stroke”. BMJ. 348 (may19 33): g3175. doi:10.1136/bmj.g3175. PMID 24842277.
- ^ Nor AM, Davis J, Sen B, Shipsey D, Louw SJ, Dyker AG, và đồng nghiệp (tháng 11 năm 2005). “The Recognition of Stroke in the Emergency Room (ROSIER) scale: development and validation of a stroke recognition instrument”. The Lancet. Neurology. 4 (11): 727–34. doi:10.1016/S1474-4422(05)70201-5. PMID 16239179.
- ^ O'Sullivan, Susan.B (2007). “Stroke”. Trong O'Sullivan, S.B.; Schmitz, T.J. (biên tập). Physical Rehabilitation. 5. Philadelphia: F.A. Davis Company. tr. 719.
- ^ “Thrombus”. MedlinePlus. U.S. National Library of Medicine. Bản gốc lưu trữ ngày 1 tháng 7 năm 2016.
- ^ “Circle of Willis”. The Internet Stroke Center. Lưu trữ bản gốc ngày 5 tháng 2 năm 2016.
- ^ National Institute of Neurological Disorders and Stroke (NINDS) (1999). “Stroke: Hope Through Research”. National Institutes of Health. Bản gốc lưu trữ ngày 4 tháng 10 năm 2015.
- ^ Shah AS, Lee KK, McAllister DA, Hunter A, Nair H, Whiteley W, và đồng nghiệp (tháng 3 năm 2015). “Short term exposure to air pollution and stroke: systematic review and meta-analysis”. BMJ. 350 (mar23 11): h1295. doi:10.1136/bmj.h1295. PMC 4373601. PMID 25810496.
- ^ a b Kumar, Vinay (2009). Robbins and Cotran Pathologic Basis of Disease, Professional Edition (ấn bản 8). Philadelphia: Elsevier. ISBN 978-1-4377-0792-2.
- ^ Ay H, Furie KL, Singhal A, Smith WS, Sorensen AG, Koroshetz WJ (tháng 11 năm 2005). “An evidence-based causative classification system for acute ischemic stroke”. Annals of Neurology. 58 (5): 688–97. doi:10.1002/ana.20617. PMID 16240340.
- ^ Hackam DG (tháng 5 năm 2016). “Prognosis of Asymptomatic Carotid Artery Occlusion: Systematic Review and Meta-Analysis”. Stroke. 47 (5): 1253–7. doi:10.1161/strokeaha.116.012760. PMID 27073237.
- ^ Hart RG, Catanese L, Perera KS, Ntaios G, Connolly SJ (tháng 4 năm 2017). “Embolic Stroke of Undetermined Source: A Systematic Review and Clinical Update”. Stroke. 48 (4): 867–872. doi:10.1161/STROKEAHA.116.016414. PMID 28265016.
- ^ Strandgaard, Svend (tháng 10 năm 1996). “Hypertension”. Journal of Hypertension. 14 (3): S23–S27. doi:10.1097/00004872-199610003-00005. PMID 9120662.
- ^ Harrigan, Mark R.; Deveikis, John P. (2012). Handbook of Cerebrovascular Disease and Neurointerventional Technique (bằng tiếng Anh). Springer Science & Business Media. tr. 692. ISBN 978-1-61779-945-7. Bản gốc lưu trữ ngày 9 tháng 1 năm 2017.
- ^ Miwa K, Hoshi T, Hougaku H, Tanaka M, Furukado S, Abe Y, và đồng nghiệp (2010). “Silent cerebral infarction is associated with incident stroke and TIA independent of carotid intima-media thickness”. Internal Medicine. 49 (9): 817–22. doi:10.2169/internalmedicine.49.3211. PMID 20453400.
- ^ a b Herderscheê D, Hijdra A, Algra A, Koudstaal PJ, Kappelle LJ, van Gijn J (tháng 9 năm 1992). “Silent stroke in patients with transient ischemic attack or minor ischemic stroke. The Dutch TIA Trial Study Group”. Stroke. 23 (9): 1220–4. doi:10.1161/01.STR.23.9.1220. PMID 1519274. Bản gốc lưu trữ ngày 8 tháng 4 năm 2020. Truy cập ngày 1 tháng 11 năm 2020.
- ^ Leary MC, Saver JL (2003). “Annual incidence of first silent stroke in the United States: a preliminary estimate”. Cerebrovascular Diseases. 16 (3): 280–5. doi:10.1159/000071128. PMID 12865617.
- ^ Vermeer SE, Koudstaal PJ, Oudkerk M, Hofman A, Breteler MM (tháng 1 năm 2002). “Prevalence and risk factors of silent brain infarcts in the population-based Rotterdam Scan Study”. Stroke. 33 (1): 21–5. doi:10.1161/hs0102.101629. PMID 11779883.
- ^ Neuere Daten auf destatis.de: Publikationen im Bereich Todesursachen Lưu trữ 2016-11-15 tại Wayback Machine
- ^ Ludwig-Maximilians-Universität München Dissertation, E. Rupp, 2. Juli 2010: Fortschritte in Behandlung und Diagnostik zentraler neurogener Sprachstörungen
Sách tham khảo sửa
- Coffey C. Edward, Cummings Jeffrey L, Starkstein Sergio, Robinson Robert. "Stroke". The American Psychiatric Press Textbook of Geriatric Neuropsychiatry, Second Edition. Washington DC: American Psychiatric Press, Inc, 2000. pp. 601–617.
- Jauch, Edward C. 2005. "Acute Stroke Management." eMedicine.com, Inc.
- Kopito, Jeff. 1996. "A Stroke in Time". Lưu trữ 2012-12-08 tại Archive.today MERGINET.com, September 2001, Volume 6 Number 9. Available.
- National Institute of Neurological Disorders and Stroke (NINDS). 1999. National Institutes of Health., Stroke: Hope Through Research. Lưu trữ 2015-10-04 tại Wayback Machine
- Perry, Thomas and Miller Frank. Pathology: A Dynamic Introduction to Medicine and Surgery. Boston: Little, Brown and Company, 1961.
- Senelick Richard C., Rossi, Peter W., Dougherty, Karla. Living with Stroke: A Guide For Families. Contemporary Books, Inc., Chicago IL, 1994.
- Stanford Hospital & Clinics. 2005. Cardiovascular Diseases: Effects of Stroke. Lưu trữ 2009-02-10 tại Wayback Machine
- Stroke Center Lưu trữ 2019-04-16 tại Wayback Machine of the Washington University School of Medicine.
- Thompson, Jesse E. " The Evolution of Surgery for the Treatment and Prevention of Stroke: The Willis Lecture". Stroke. 27:1427-1434.
- Villarosa, Linda, Ed., Singleton, LaFayette, MD, Johnson, Kirk A., Black Health Library Guide to Stroke. Henry Holt and Company, New York, 1993.
- Finetech Medical Lưu trữ 2009-05-25 tại Wayback Machine...aiding your independence.
Liên kết ngoài sửa
Tiếng Anh:
- Tham khảo nguyên thủy của National Institute of Neurological Disorders and Stroke được lấy tại đây
- Cerebrovascular disease and risk of stroke Lưu trữ 2005-12-14 tại Wayback Machine
- Stroke Center Lưu trữ 2019-04-16 tại Wayback Machine – Washington University School of Medicine
- Scurvy - the causes of most strokes
- StrokEngine - your source for stroke rehabilitation and interventions - Topics Lưu trữ 2006-02-13 tại Wayback Machine – Heart and Stroke Foundation of Canada. Edited by a consorsium of researchers of McGill University, Canada. Information on stroke rehabilitation.
- Stroke << Frequently Asked Questions << womenshealth.gov Lưu trữ 2007-05-07 tại Wayback Machine – Sức khỏe phụ nữ – Tai biến
- Wat to Do in a Stroke Emergency, from StrokeFamily.org Lưu trữ 2007-05-05 tại Wayback Machine – Làm gì khi gặp tai biến mạch máu não