Bút tiêm
Bút tiêm (hay bút tiêm thuốc) là một dụng cụ dùng để tiêm dưới da. Bút tiêm ra đời từ thập niên 1980, được thiết kế để việc tiêm dễ dàng và thuận tiện hơn khi sử dụng, giúp bệnh nhân tuân thủ điều trị hơn. Sự khác biệt cơ bản giữa bút tiêm và bơm kim tiêm truyền thống là việc sử dụng bút tiêm dễ dàng hơn đối với những người ít khéo léo, thị lực kém, hoặc những người cần mang thuốc theo mình để sử dụng thuốc đúng giờ. Bút tiêm cũng làm giảm sự sợ hãi của bệnh nhân khi tự tiêm thuốc, giúp bệnh nhân sử dụng thuốc một cách đều đặn.
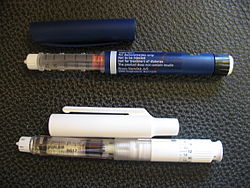
Bút tiêm thường dùng để đựng các loại thuốc tiêm lặp đi lặp lại trong một khoảng thời gian tương đối ngắn, đặc biệt là insulin và các chất tương tự trong điều trị bệnh đái tháo đường (được gọi là bút insulin). Nhiều loại thuốc khác cũng có thể được sử dụng dưới dạng bút tiêm, gồm các loại thuốc tiêm điều trị đái tháo đường, điều trị cholesterol cao, phòng ngừa chứng đau nửa đầu và điều trị bằng kháng thể đơn dòng. Các nghiên cứu đã chỉ ra rằng bút tiêm ít nhất cũng có hiệu quả tương đương với việc sử dụng lọ và ống tiêm, và các cuộc khảo sát đã chỉ ra rằng đại đa số mọi người thích dùng bút tiêm hơn là dùng lọ và ống tiêm nếu có sẵn. Tại Hoa Kỳ, bút tiêm insulin đã trở thành phương thức điều trị đái tháo đường type 2 ưu tiên hơn hẳn việc sử dụng insulin đựng trong lọ và ống tiêm.
Sử dụng sửa
Mục tiêu chính của bút tiêm là giúp bệnh nhân tuân thủ điều trị hơn vì họ có thể tiêm dễ dàng và thuận tiện hơn. Các loại thuốc tiêm đựng trong lọ và ống tiêm khiến bệnh nhân phải làm nhiều thao tác liên quan đến việc tiêm thuốc, cũng như khiến bệnh nhân sợ hãi, có ác cảm với việc tự tiêm thuốc.[1][2]
Bút tiêm giúp tăng tuân thủ điều trị bằng cách khiến việc tự sử dụng thuốc tiêm dễ dàng hơn, cũng như tính thuận tiện khi bệnh nhân có thể mang thuốc tiêm theo mình để tiêm đúng giờ. Hơn nữa, bút tiêm dễ cầm và dễ sử dụng hơn so với lọ và ống tiêm, hỗ trợ những bệnh nhân ít khéo léo, suy giảm khả năng nhận thức hoặc thị giác, hoặc những người lo lắng khi cầm trong tay lọ và ống tiêm để tiêm đúng cách. Đối với các loại thuốc không tuân theo liều lượng tiêu chuẩn ở tất cả mọi người, bút tiêm có thể được thiết kế để cho phép chỉnh liều lượng chính xác một cách dễ dàng, trong khi lọ và ống tiêm yêu cầu bệnh nhân phải tự chuẩn bị liều lượng chính xác. Bút tiêm cũng có thể xóa bỏ sự kỳ thị hoặc sợ hãi về việc sử dụng thuốc tiêm ở những nơi công cộng, chẳng hạn như tiêm insulin trước bữa ăn tại nhà hàng.[2]
Để giảm số lượng mũi tiêm, bút tiêm kết hợp nhiều loại thuốc đã được thiết kế. Giảm số lần tiêm cần thiết giúp làm giảm nguy cơ không tuân thủ điều trị, có thể do bệnh nhân quên mất hoặc bệnh nhân không muốn tự tiêm thuốc.[3]
Thiết kế sửa
Bút tiêm gồm một buồng thuốc, một đầu gắn kim và một pít-tông để tiêm thuốc.[4] Một số bút (trong đó có bút tiêm insulin) có vòng xoay để điều chỉnh liều lượng thuốc tiêm trước mỗi lần tiêm. Các vòng xoay cho phép đo liều lượng chính xác hơn nhiều so với sử dụng ống tiêm và lọ truyền thống, đặc biệt là đối với insulin liều thấp. Bút tiêm có vòng xoay để điều chỉnh liều lượng khi vặn có thể có tiếng lách cách để thông báo cho người dùng biết liều đã được chỉnh.[2]
Một số bút có chứa một hộp chứa đầy thuốc, thay thế được khi hết thuốc để tái sử dụng bút. Một số loại bút khác được thiết kế để thải bỏ sau khi hết buồng chứa thuốc.[2] Bút tiêm được thiết kế để sử dụng một lần có thể là bút tiêm tự động, không yêu cầu người dùng nhấn nút tiêm để tiêm thuốc.[4]
Kim bút sửa
Tất cả các bút tiêm trừ những loại được thiết kế để sử dụng một lần, yêu cầu sử dụng kim bút thay thế dùng một lần cho mỗi lần tiêm. Các kim bút này có nhiều độ dài khác nhau để phù hợp với độ sâu của mô dưới da.[5] Kim bút được thiết kế để sử dụng một lần tiêm dưới da và không được thiết kế để tái sử dụng cho nhiều lần sử dụng.[6] Kim được sản xuất với một lớp vỏ nhựa bảo vệ bên ngoài, là nơi gắn kim vào bút và một lớp vỏ nhựa bên trong bảo vệ chính cây kim. Bác sĩ hoặc dược sĩ có trách nhiệm hướng dẫn cách gắn và sử dụng kim đúng cách để đảm bảo sử dụng đúng cách.[2][7]
Ngày nay, kim bút được sản xuất với chiều dài kim ngắn hơn so với yêu cầu để sử dụng ống tiêm và lọ thuốc, giúp giảm đau khi tiêm.[2] Kim có sẵn với nhiều độ dài và khổ kim: độ dài 3,5mm, 4mm, 5mm và 8mm và khổ 31 đến 34. Theo thời gian, đầu kim tiêm được thiết kế vát để giảm lực cần thiết để xuyên qua da, giảm cảm giác đau khi tiêm và có thể tăng tỷ lệ chấp nhận tự tiêm ở bệnh nhân.[8] Hơn nữa, kim bút được thiết kế để đưa vào da một góc 90 độ, trái ngược với các ống tiêm bình thường. Kim bút thường không cần phải véo da, khác với các loại ống tiêm được sử dụng trong quá khứ. Kim bút nên được vứt bỏ đúng cách sau mỗi lần sử dụng, tốt nhất là trong hộp đựng vật sắc nhọn chuyên dụng, để tránh bị thương do vô tình tiếp xúc sau khi sử dụng.[9]
So sánh với ống tiêm sửa
Bút tiêm là một giải pháp thay thế cho việc sản xuất thuốc để tiêm trong các lọ có chứa chất lỏng hoặc bột có thêm chất pha loãng như nước cất. Khi thuốc lưu trữ trong lọ, cần phải dùng một ống tiêm để "hút" hoặc lấy thuốc ra khỏi lọ để chuẩn bị dùng thuốc. Sau đó cần một loạt các thao tác để đưa kim của ống tiêm vào chỗ dưới da, và ấn nút tiêm trên ống tiêm để tiêm liều. Quá trình này đòi hỏi sự khéo léo, điều này có thể gây khó khăn cho việc sử dụng chính xác hoặc đầy đủ các liều lượng thuốc thích hợp. Bút tiêm loại bỏ một số biến chứng của ống tiêm bằng cách cho phép bút được "đẩy" vào da ở một góc 90 độ (loại bỏ cần tiêm ở một góc thích hợp như trường hợp của ống tiêm), cũng như bằng cách thay thế một pít tông dài, mỏng của một ống tiêm với một nút đơn giản được nhấn và giữ để tiêm liều.[2]
Một số dược chất có thể sử dụng bằng bút tiêm sửa
Nhiều chất tương tự insulin và chất chủ vận GLP-1 để điều trị bệnh tiểu đường có sẵn dưới dạng bút tiêm.[2] Cũng như lọ insulin, một số bút insulin được sản xuất với nồng độ cao hơn bao gồm U-200, U-300 và U-500. Các sản phẩm insulin nồng độ khác nhau có thể không có cùng đặc tính dược động học như các loại cường độ khác. Nồng độ cao hơn được sử dụng để giảm thể tích tiêm và cho phép tiêm cùng một liều insulin với lực tác động ít hơn.[10] Trong một số trường hợp có thể kết hợp các loại thuốc lại và đựng trong một bút tiêm để dùng hàng ngày, ví dụ insulin degludec với liraglutide[6] và insulin glargine với lixisenatide.[11] Một số chế phẩm nhiều thuốc kết hợp cũng có sẵn với tỷ lệ liều cố định và thường được định lượng theo đơn vị insulin.[12]
Một loại thuốc khác thường có sẵn dưới dạng bút tiêm là các kháng thể đơn dòng. Do kích thước phân tử của các kháng thể đơn dòng lớn nên phải được sử dụng qua đường tiêm. Một số kháng thể đơn dòng có sẵn hoặc được nghiên cứu làm bút tiêm gồm adalimumab,[13] secukinumab,[14] và alirocumab.[15] Thuốc đối kháng CGRP là kháng thể đơn dòng, được sử dụng để ngăn ngừa chứng đau nửa đầu, cũng có sẵn dưới dạng bút tiêm.[16] Các kháng thể đơn dòng khác được thiết kế để sử dụng tại nhà cũng có thể được sản xuất dưới dạng bút tiêm.[17][18]
Một số loại thuốc được bào chế dưới dạng bút tiêm để nhanh chóng bắt đầu tác dụng của thuốc. Adrenaline (tên khác là epineprine) là một ví dụ, thuốc này được sử dụng để điều trị phản vệ phải có tác dụng càng sớm càng tốt. Trái với hầu hết các bút tiêm khác, bút tiêm adrenaline được thiết kế để sử dụng thuốc qua đường tiêm bắp.[19] Một loại thuốc khác được bào chế dưới dạng bút tiêm để đảm bảo tác dụng nhanh chóng là glucagon để hạ đường huyết.[20] Các loại thuốc khác thường được sử dụng bằng đường uống cũng có sẵn hoặc đã được nghiên cứu dưới dạng bút tiêm, do các đặc tính dược động học khác nhau khi sử dụng qua đường tiêm, hoặc đối với những người không thể dùng thuốc uống. Ví dụ: methotrexate để điều trị viêm khớp tự phát thiếu niên (JIA)[21] và sumatriptan để điều trị đau nửa đầu migraine.[22]
Hiệu quả sửa
Hầu hết các bút tiêm được thiết kế để tiêm dưới da, nhưng một số được thiết kế để tiêm bắp. Vị trí tiêm mong muốn và cấu trúc da tại vị trí tiêm sẽ xác định chiều dài kim thích hợp cho một người sử dụng.[23] Đối với các sản phẩm có kim đi kèm, chẳng hạn như bút adrenaline, các nhãn hiệu khác nhau có thể có chiều dài kim đi kèm khác nhau.[19]
Nhiều nghiên cứu đã chỉ ra rằng nhiều người thích sử dụng bút tiêm hơn các hình thức tiêm thuốc khác, chẳng hạn như lọ và ống tiêm. Bút tiêm nói chung cũng đã được chứng minh là có hiệu quả trị liệu như các phương pháp tiêm khác. Một nghiên cứu về việc sử dụng bút tiêm để sử dụng insulin cho thấy cơ hội một người bắt đầu tiếp tục điều trị bằng insulin trong ít nhất 12 tháng cao hơn với bút tiêm insulin so với sử dụng lọ và ống tiêm. Nghiên cứu tương tự cũng chỉ ra rằng việc tăng tuân thủ điều trị dẫn đến tăng chi phí dược phẩm ngắn hạn (tức là cho bút/kim tiêm) nhưng dẫn đến giảm tổng thể chi phí chăm sóc sức khỏe liên quan đến bệnh tiểu đường. Bút tiêm insulin cũng đã được chứng minh là mang lại chất lượng cuộc sống cao hơn so với phương pháp tiêm truyền thống.[2] Một đánh giá có hệ thống năm 2011 đã kiểm tra sự ưa thích của bút insulin hơn việc sử dụng lọ và ống tiêm cho thấy rằng trong hầu hết các nghiên cứu và khảo sát, phần lớn mọi người thích bút insulin hơn.[24]
Hiệu quả của bút tiêm cũng có thể phụ thuộc vào kỹ thuật được sử dụng để tiêm. Sau khi nhấn nút tiêm hết mức, phải tiếp tục giữ nút tiêm trong khoảng 10 giây để đảm bảo liều lượng được tiêm trước khi rút kim bút ra khỏi da và cuối cùng thả nút. Không tuân theo hướng dẫn dùng bút có thể dẫn đến trôi thuốc ra ngoài và dùng liều thấp hơn dự tính. Một vấn đề quản lý khác có thể ảnh hưởng đến hiệu quả của bút tiêm là loạn dưỡng mỡ của mô dưới da gần chỗ tiêm. Chính vì vậy, nên thay đổi vị trí tiêm mỗi lần sử dụng.[23]
Bệnh nhân cần phải được nhân viên y tế hướng dẫn thường xuyên để bổ sung những thiếu hụt về kiến thức và thực hành tiêm insulin tốt hơn.[25]
Lịch sử sửa
Novo Nordisk giới thiệu bút tiêm vào năm 1985 để sử dụng các chế phẩm insulin.[26] Sau khi được giới thiệu, bút tiêm insulin được chấp nhận ở Hoa Kỳ, nhưng chỉ có 2% insulin được tiêm qua bút (năm 1999). Một rào cản lớn đối với việc áp dụng ở Hoa Kỳ là chi phí trả trước của bút tiêm insulin tăng lên so với phương pháp tiêm truyền thống.[27] Việc sử dụng bút ở Hoa Kỳ trong điều trị đái tháo đường tăng nhanh sau khi các nghiên cứu cho thấy chi phí trả trước cao hơn của bút insulin được bù đắp nhờ việc bệnh nhân tuân thủ điều trị hơn và làm giảm chi phí chăm sóc sức khỏe tổng thể.[28] Trong lịch sử, kim của bút được sản xuất với chiều dài lên đến 12,7mm. Theo thời gian, kim bút được thiết kế ngắn hơn. Kim dài 4mm được coi là đủ để hầu hết mọi người tiêm dưới da một cách chính xác.[23]
Năm 1989, một dạng bút tiêm hormone tăng trưởng (GH) ở người đã được cấp phép ở New Zealand.[29] Ở Mỹ, một dạng bút chứa octreotide được FDA chấp thuận vào năm 2020, với tên thương hiệu Bynfezia.[30]
Tham khảo sửa
- ^ Guerci, Bruno; Chanan, Neha; Kaur, Simarjeet; Jasso-Mosqueda, Juan Guillermo; Lew, Elisheva (tháng 4 năm 2019). “Lack of Treatment Persistence and Treatment Nonadherence as Barriers to Glycaemic Control in Patients with Type 2 Diabetes”. Diabetes Therapy. 10 (2): 437–449. doi:10.1007/s13300-019-0590-x. PMC 6437240. PMID 30850934.
- ^ a b c d e f g h i Cuddihy, Robert M.; Borgman, Sarah K. (2013). “Considerations for Diabetes: Treatment With Insulin Pen Devices”. American Journal of Therapeutics. 20 (6): 694–702. doi:10.1097/MJT.0b013e318217a5e3. PMID 21768872.
- ^ Nuffer, Wesley; Guesnier, Ashley; Trujillo, Jennifer M. (tháng 3 năm 2018). “A review of the new GLP-1 receptor agonist/basal insulin fixed-ratio combination products”. Therapeutic Advances in Endocrinology and Metabolism. 9 (3): 69–79. doi:10.1177/2042018817752315. PMC 5813858. PMID 29492243.
- ^ a b Misra, Ambikanandan biên tập (2010). “11”. Challenges in delivery of therapeutic genomics and proteomics. Oxford: Elsevier. tr. 586–587. doi:10.1016/B978-0-12-384964-9.00011-6. ISBN 978-0-12-384964-9.
- ^ Leonardi, Luca; Viganò, Mara; Nicolucci, Antonio (tháng 8 năm 2019). “Penetration force and cannula sliding profiles of different pen needles: the PICASSO study”. Medical Devices: Evidence and Research. 12: 311–317. doi:10.2147/MDER.S218983. PMC 6717876. PMID 31695523.
- ^ a b Baker, Danial E. (tháng 5 năm 2017). “Insulin Degludec/Liraglutide”. Hospital Pharmacy. 52 (5): 374–380. doi:10.1177/0018578717715383. PMC 5551637. PMID 28804155.
- ^ Wei, Erin T.; Koh, Eileen; Kelly, Mary S.; Wright, Lorena A.; Tylee, Tracy S. (tháng 3 năm 2020). “Patient errors in use of injectable antidiabetic medications: A need for improved clinic-based education”. Journal of the American Pharmacists Association. 60 (5): e76–e80. doi:10.1016/j.japh.2020.02.030. PMID 32229089.
- ^ Leonardi, Luca; Viganò, Mara; Nicolucci, Antonio (28 tháng 8 năm 2019). “Penetration force and cannula sliding profiles of different pen needles: the PICASSO study”. Medical Devices: Evidence and Research. 12: 311–317. doi:10.2147/MDER.S218983. PMC 6717876. PMID 31695523.
- ^ Bahendeka, Silver; Kaushik, Ramaiya; Swai, Andrew Babu; Otieno, Fredrick; Bajaj, Sarita; Kalra, Sanjay; Bavuma, Charlotte M.; Karigire, Claudine (tháng 4 năm 2019). “EADSG Guidelines: Insulin Storage and Optimisation of Injection Technique in Diabetes Management”. Diabetes Therapy. 10 (2): 341–366. doi:10.1007/s13300-019-0574-x. PMC 6437255. PMID 30815830.
- ^ Reid, Timothy S.; Schafer, Fryn; Brusko, Cynthia (4 tháng 7 năm 2017). “Higher concentration insulins: an overview of clinical considerations”. Postgraduate Medicine. 129 (5): 554–562. doi:10.1080/00325481.2017.1325311. PMID 28475455.
- ^ “Sanofi Receives FDA Approval of Soliqua 100/33, for the Treatment of Adults with Type 2 Diabetes”. Sanofi. 21 tháng 11 năm 2016. Bản gốc lưu trữ ngày 18 tháng 7 năm 2017. Truy cập ngày 20 tháng 8 năm 2020.
- ^ Aroda, Vanita R; González-Galvez, Guillermo; Grøn, Randi; Halladin, Natalie; Haluzík, Martin; Jermendy, György; Kok, Adri; Őrsy, Petra; Sabbah, Mohamed (tháng 8 năm 2019). “Durability of insulin degludec plus liraglutide versus insulin glargine U100 as initial injectable therapy in type 2 diabetes (DUAL VIII): a multicentre, open-label, phase 3b, randomised controlled trial”. The Lancet Diabetes & Endocrinology. 7 (8): 596–605. doi:10.1016/S2213-8587(19)30184-6. PMID 31189519.
- ^ Little, Robert D; Chu, Isabel E; van der Zanden, Esmerij P; Flanagan, Emma; Bell, Sally J; Gibson, Peter R; Sparrow, Miles P; Shelton, Edward; Connor, Susan J (10 tháng 12 năm 2019). “Comparison of Adalimumab Serum Drug Levels When Delivered by Pen Versus Syringe in Patients With Inflammatory Bowel Disease. An International, Multicentre Cohort Analysis”. Journal of Crohn's and Colitis. 13 (12): 1527–1536. doi:10.1093/ecco-jcc/jjz103. PMID 31094417.
- ^ Paul, C.; Lacour, J.-P.; Tedremets, L.; Kreutzer, K.; Jazayeri, S.; Adams, S.; Guindon, C.; You, R.; Papavassilis, C. (tháng 6 năm 2015). “Efficacy, safety and usability of secukinumab administration by autoinjector/pen in psoriasis: a randomized, controlled trial (JUNCTURE)”. Journal of the European Academy of Dermatology and Venereology. 29 (6): 1082–1090. doi:10.1111/jdv.12751. PMID 25243910.
- ^ Farnier, Michel; Jones, Peter; Severance, Randall; Averna, Maurizio; Steinhagen-Thiessen, Elisabeth; Colhoun, Helen M.; Du, Yunling; Hanotin, Corinne; Donahue, Stephen (tháng 1 năm 2016). “Efficacy and safety of adding alirocumab to rosuvastatin versus adding ezetimibe or doubling the rosuvastatin dose in high cardiovascular-risk patients: The ODYSSEY OPTIONS II randomized trial”. Atherosclerosis. 244: 138–146. doi:10.1016/j.atherosclerosis.2015.11.010. PMID 26638010.
- ^ Dodick, David W.; Silberstein, Stephen D.; Bigal, Marcelo E.; Yeung, Paul P.; Goadsby, Peter J.; Blankenbiller, Tricia; Grozinski-Wolff, Melissa; Yang, Ronghua; Ma, Yuju (15 tháng 5 năm 2018). “Effect of Fremanezumab Compared With Placebo for Prevention of Episodic Migraine: A Randomized Clinical Trial”. JAMA. 319 (19): 1999–2008. doi:10.1001/jama.2018.4853. PMC 6583237. PMID 29800211.
- ^ Inman, Taylor R.; Plyushko, Erika; Austin, Nicholas P.; Johnson, Jeremy L. (tháng 5 năm 2018). “The role of basal insulin and GLP-1 receptor agonist combination products in the management of type 2 diabetes”. Therapeutic Advances in Endocrinology and Metabolism. 9 (5): 151–155. doi:10.1177/2042018818763698. PMC 5958427. PMID 29796245.
- ^ van den Bemt, Bart J. F.; Gettings, Lynda; Domańska, Barbara; Bruggraber, Richard; Mountian, Irina; Kristensen, Lars E. (1 tháng 1 năm 2019). “A portfolio of biologic self-injection devices in rheumatology: how patient involvement in device design can improve treatment experience”. Drug Delivery. 26 (1): 384–392. doi:10.1080/10717544.2019.1587043. PMC 6442222. PMID 30905213.
- ^ a b Dreborg, Sten; Tsai, Gina; Kim, Harold (tháng 7 năm 2019). “Implications of variation of epinephrine auto-injector needle length”. Annals of Allergy, Asthma & Immunology. 123 (1): 89–94. doi:10.1016/j.anai.2019.04.027. PMID 31071440.
- ^ “Drugs@FDA”. www.accessdata.fda.gov. FDA. Truy cập ngày 20 tháng 8 năm 2020.
- ^ Roszkiewicz, Justyna; Swacha, Zbigniew; Smolewska, Elżbieta (tháng 12 năm 2020). “Prefilled pen versus prefilled syringe: a pilot study evaluating two different methods of methotrexate subcutaneous injection in patients with JIA”. Pediatric Rheumatology. 18 (1): 64. doi:10.1186/s12969-020-00455-4. PMC 7425569. PMID 32787934.
- ^ Andre, Anthony D.; Brand-Schieber, Elimor; Ramirez, Margarita; Munjal, Sagar; Kumar, Rajesh (19 tháng 1 năm 2017). “Subcutaneous sumatriptan delivery devices: comparative ease of use and preference among migraineurs”. Patient Preference and Adherence. 11: 121–129. doi:10.2147/PPA.S125137. PMC 5261843. PMID 28176899.
- ^ a b c Frid, Anders H.; Kreugel, Gillian; Grassi, Giorgio; Halimi, Serge; Hicks, Debbie; Hirsch, Laurence J.; Smith, Mike J.; Wellhoener, Regine; Bode, Bruce W. (tháng 9 năm 2016). “New Insulin Delivery Recommendations”. Mayo Clinic Proceedings. 91 (9): 1231–1255. doi:10.1016/j.mayocp.2016.06.010. PMID 27594187.
- ^ Anderson, Barbara J.; Redondo, Maria J. (tháng 11 năm 2011). “What Can We Learn from Patient-Reported Outcomes of Insulin Pen Devices?”. Journal of Diabetes Science and Technology. 5 (6): 1563–1571. doi:10.1177/193229681100500633. PMC 3262728. PMID 22226279.
- ^ Vũ, Thùy Linh; Vũ, Bích Nga; Trịnh, Thị Hằng (6 tháng 1 năm 2021). “Đánh giá kiến thức, thực hành tiêm insulin của người bệnh đái tháo đường điều trị tại Bệnh viện Đại học Y Hà Nội”. Vietnam Journal of Diabetes and Endocrinology (41): 36–42. doi:10.47122/vjde.2020.41.5. ISSN 1859-4727.
- ^ Rex, Jørn; Jensen, Klaus H; Lawton, Simon A (2006). “A Review of 20??Years??? Experience with the Novopen?? Family of Insulin Injection Devices”. Clinical Drug Investigation. 26 (7): 367–401. doi:10.2165/00044011-200626070-00001. PMID 17163272.
- ^ Bohannon, Nancy J. V. (tháng 1 năm 1999). “Insulin delivery using pen devices: Simple-to-use tools may help young and old alike”. Postgraduate Medicine. 106 (5): 57–68. doi:10.3810/pgm.1999.10.15.751. PMID 10560468.
- ^ Alemayehu, B; Speiser, J; Bloudek, L; Sarnes, E (tháng 7 năm 2018). “Costs associated with long-acting insulin analogues in patients with diabetes”. The American Journal of Managed Care. 24 (8 Spec No): SP265–SP272. PMID 30020738.
- ^ Gluckman, P D; Cutfield, W S (1 tháng 6 năm 1991). “Evaluation of a pen injector system for growth hormone treatment”. Archives of Disease in Childhood. 66 (6): 686–688. doi:10.1136/adc.66.6.686. PMC 1793174. PMID 2053787.
- ^ “Drugs@FDA”. www.accessdata.fda.gov. Food and Drug Administration. Truy cập ngày 20 tháng 8 năm 2020.
Liên kết ngoài sửa